Год 2020-й отличается от предыдущего, с одной стороны, существенным увеличением объемов средств, которые направлены на лечение онкологических заболеваний, а с другой, непростой эпидемической обстановкой, вызванной пандемией COVID-19. К счастью, даже в столь сложной ситуации никаких решений со стороны правительства и Министерства здравоохранения РФ по сокращению объемов финансирования или сворачиванию медицинской помощи по онкологическому профилю принято не было. Об этом шла речь на Российском онкологическом конгрессе, проходившем в ноябре 2020 года.

начальник Управления модернизации системы ОМС Федерального фонда обязательного
медицинского страхования
Если по другим профилям приходилось приостанавливать и плановую госпитализацию, и диспансерные осмотры, и профилактические мероприятия, то оказание плановой онкологической помощи сокращению не подвергалось, сказала начальник управления модернизации системы ОМС Федерального фонда обязательного медицинского страхования Ольга Царева на Российском онкологическом конгрессе. Больше, чем предусмотрено Представляя итоги мониторинга отчетности об объеме и стоимости медицинской помощи пациентам с онкологическими заболеваниями в РФ по состоянию на октябрь 2020 г., она сообщила, что за девять месяцев субъектам было предоставлено 203,5 млрд руб., использовано 207,4 млрд руб. (101,9%), то есть на 4 млрд руб. больше, чем было предусмотрено на эти цели в рамках территориальных программ ОМС. В указанный период рост финансового обеспечения в круглосуточном стационаре составил 31,4%, в дневном стационаре – 43,3%. «Это показывает, что объемы медицинской помощи не сокращаются, особенно это касается помощи в условиях дневного стационара. Здесь объемы даже существенно растут», – сказала Ольга Царева.
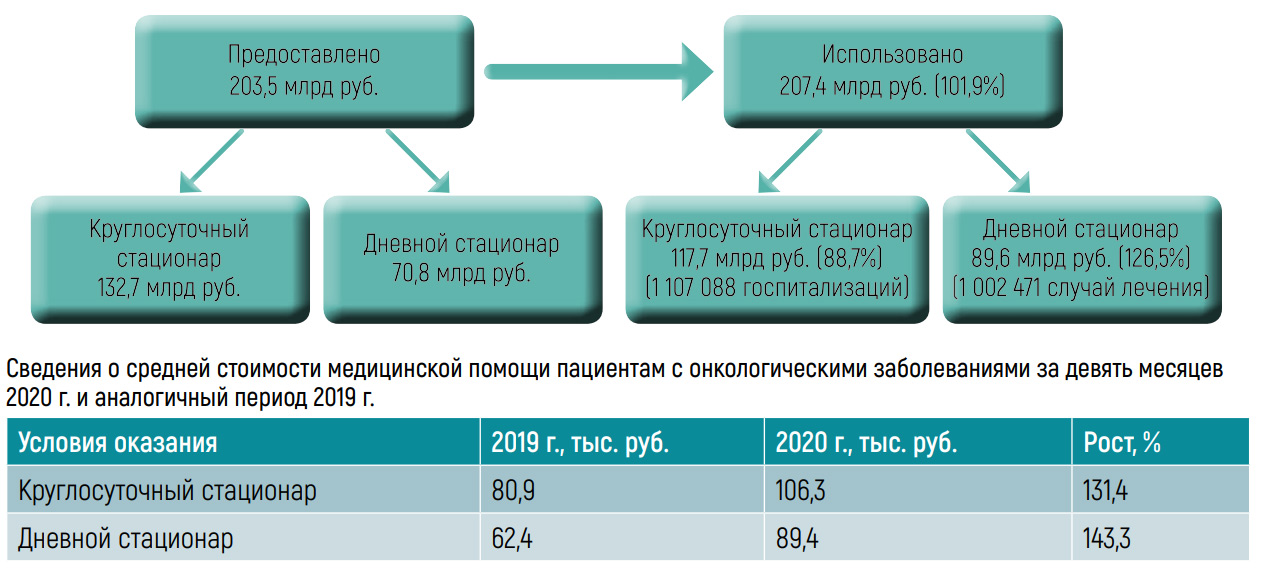 Рисунок. Использование средств на оказание медицинской помощи пациентам с онкологическими заболеваниями
Рисунок. Использование средств на оказание медицинской помощи пациентам с онкологическими заболеваниями
в стационарных условиях и в условиях дневного стационара (на 01.10.2020)
В разрезе субъектов РФ есть дифференциация в объемах и стоимости медицинской помощи пациентам с онкологическими заболеваниями, показал мониторинг. И хотя очевидных субъектов-аутсайдеров, как это было год назад, нет, в отдельных регионах ситуация оставляет желать лучшего. Так, в Республике Дагестан (58,2%) и Республике Саха (Якутия) (65,5%) уровень использования средств ниже, чем в среднем по России. Эти субъекты предпринимают необходимые меры, чтобы не оставить свое население без квалифицированной онкологической помощи, кроме того, у них есть возможность отправлять онкопациентов на лечение за пределы регионов, отметила Ольга Царева. Что касается объемов медицинской помощи пациентам с онкозаболеваниями в стационарных условиях, то, по данным за указанный период, в сегменте круглосуточного стационара они выросли на 11%, составив 1 107 088 госпитализаций против 997 441 в аналогичный период 2019 г. Рост данного показателя фиксируется практически во всех регионах – они наращивают объемы оказания медицинской помощи. В отстающих же оказались Саратовская область (94%) и Республика Мордовия (86%).
«Возможно, есть какие-то объективные причины для таких минимальных показателей. Я бы пока не стала делать выводы», – сказала докладчик. Исполнение объемов в дневном стационаре превысило аналогичный показатель 2019 г. на 42%, составив 1 002 471 случай лечения против прошлогодних 705 867. «Здесь мы вообще видим зашкаливающую картину», – оценила она. Список таких регионов возглавили Сахалинская и Самарская области, Республика Алтай. С самыми низкими показателями оказались Республика Карелия (72,7%) и Орловская область (71,4%).
Средняя стоимость лечения – норматив выполняется
Мониторингу подверглась и средняя стоимость медицинской помощи пациентам с онкозаболеваниями. Норматив финансовых затрат в круглосуточном и дневном стационарах заложен в программе государственных гарантий бесплатного оказания гражданам медицинской помощи. Как отметила Ольга Царева, в настоящее время это единственный профиль медицинской помощи, по которому отдельно (не совокупно, как по всем остальным) закладывается норматив финансовых затрат, что дает возможность вычленить плановые деньги, которые используются на эти цели в субъектах РФ.
Она напомнила, что в целом по РФ норматив для круглосуточного стационара составляет 100,8 тыс. руб. (рост на 31,5% к 2019 г.) на один случай (без учета коэффициента дифференциации, который применяется для отдельных субъектов). За девять месяцев фактическая стоимость лечения одного случая составила 88,7 тыс. руб. «В целом по РФ мы пока несколько не достигаем норматива, но движемся к этому уверенными шагами», – позитивно настроена эксперт.
Картина по субъектам выглядит следующим образом. Наилучшие результаты средней стоимости законченного случая в круглосуточных стационарах демонстрируют Республика Алтай, достигшая уже 142,5 тыс. руб. (рост 40,6%), Краснодарский край – 119,4 тыс. руб. (88,3%), Республика Тыва – 127,9 тыс. руб. (78,8%). Немного отстают Республика Коми – 94,2 тыс. руб., Республика Крым – 97,6 тыс. руб., Республика Бурятия – 82,2 тыс. руб., Владимирская область – 96,5 тыс. руб. «Совсем провальных субъектов в принципе нет по всей стране. Мы достигли планомерного использования средств обязательного медицинского страхования», – заключила специалист.
По дневному стационару норматив составляет 77,6 тыс. руб. (рост 10% к 2019 г.) за один законченный случай, по факту средний показатель достигает уже 74 тыс. руб. В разрезе субъектов РФ очевидные провалы не наблюдаются, констатируется в мониторинге.
Тренд на «дорогостой»
Анализ уровней использования КСГ при проведении противоопухолевой лекарственной терапии пациентам с онкозаболеваниями в стационарных условиях позволяет увидеть, насколько грамотно организовано оказание медицинской помощи, какие закупки производятся, чем и как лечат пациентов, насколько лечение обоснованно. «Если в 2019 г. у нас были сложности с назначениями дорогостоящих препаратов, врачи-онкологи еще несколько с опаской это делали, то сейчас ситуация кардинальным образом изменилась», – сообщила Ольга Царева, отметив, что это удалось благодаря проделанной работе по обучению коллег в субъектах РФ принимать правильные решения при назначении лекарственных препаратов. О наметившемся тренде говорят следующие цифры: 11,8% всей химиотерапевтической помощи – это «дорогостой». В некоторых субъектах этот процент существенно выше: например, в Республике Саха (Якутия) – 27,9%, Тамбовской области – 24,2%, Камчатском крае – 23%, Республике Хакасия – 20,7%. «Субъекты даже не из центральных областей довольно успешно перенимают опыт, который им передается из наших ведущих медицинских клиник. Я бы оценила эти результаты как хорошие», – сказала специалист.
Средний показатель «дорогостоя» в дневных стационарах еще выше – 14%. В Красноярском крае достигли значения 28,1%, Ямало-Ненецком АО – 27,8%, Республике Тыва – 26,6%, Воронежской области – 23,2%. «Эта информация свидетельствует о том, что движение в сторону индивидуального, персонифицированного лечения наших пациентов сдвинулось с мертвой точки. Раньше мы говорили лишь о 3–5%», – заключила Ольга Царева.
Исследования не проводились – терапия назначалась
В программе государственных гарантий выделены отдельные нормативы, объемные и финансовые, на проведение молекулярно-генетических и гистологических исследований с целью выявления заболевания и подбора таргетной терапии. За девять месяцев выполнено 50,7% установленного объема. Среди субъектов РФ очевидных лидеров не оказалось.
Среди субъектов-аутсайдеров – Тверская, Тульская, Омская, Московская, Новосибирская, Воронежская, Рязанская, Ульяновская, Тамбовская области, Хабаровский край, Республика Северная Осетия – Алания.
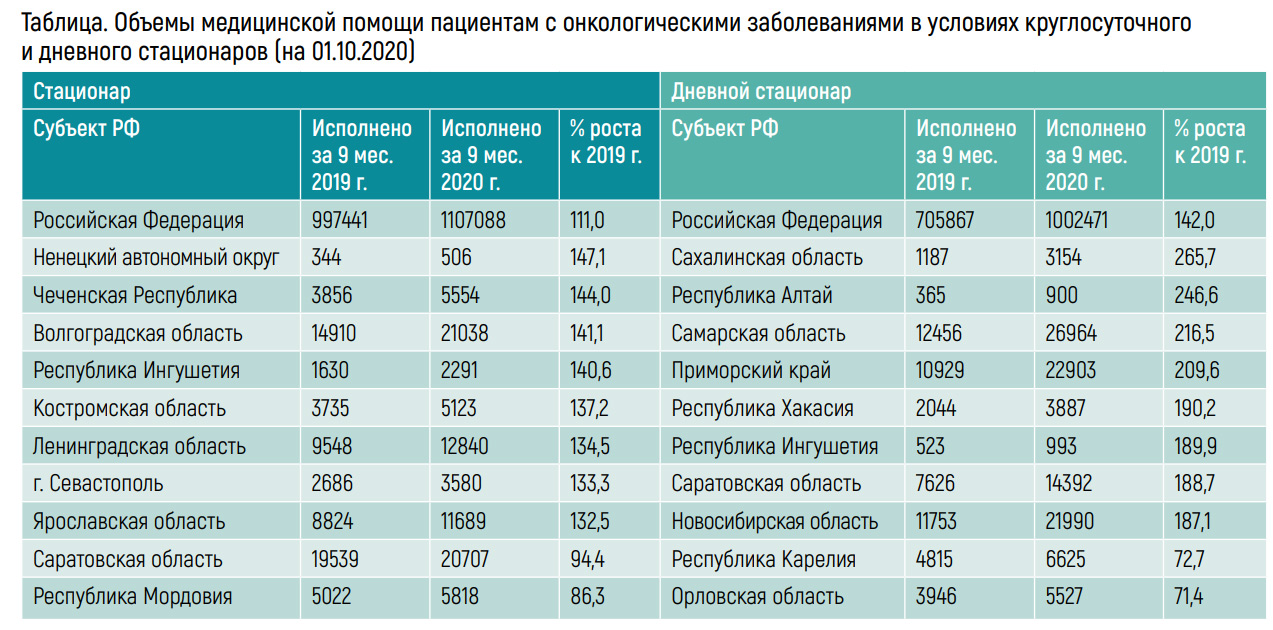 «По непонятным причинам они здесь недобирают, несмотря на то что есть возможность направить результаты стекол, биопсийных исследований в другие субъекты РФ, и проблем с этим быть не должно», – сказала Ольга Царева. И порекомендовала организаторам здравоохранения обратить внимание на данный вопрос: «В чем проблема: это некорректность заполнения информации или действительно организационно-методический прокол, который надо бы устранить с учетом того, что эти нормы будут повторяться в следующем году. Чтобы, если в нынешнем году что-то не получилось, можно было это наладить в следующем году».
«По непонятным причинам они здесь недобирают, несмотря на то что есть возможность направить результаты стекол, биопсийных исследований в другие субъекты РФ, и проблем с этим быть не должно», – сказала Ольга Царева. И порекомендовала организаторам здравоохранения обратить внимание на данный вопрос: «В чем проблема: это некорректность заполнения информации или действительно организационно-методический прокол, который надо бы устранить с учетом того, что эти нормы будут повторяться в следующем году. Чтобы, если в нынешнем году что-то не получилось, можно было это наладить в следующем году».
Она обратила внимание на то, что в 13 регионах информация о проведении молекулярно-генетических исследований вовсе отсутствует: «Такие данные выглядят несколько сомнительно, но будем работать с регионами, чтобы узнать, что у них происходит». Второе, что отмечают авторы мониторинга: несмотря на то что молекулярно-генетические исследования не проводились, таргетная терапия назначалась. «Вот здесь у меня большой вопрос к врачам-онкологам, к организаторам: а можно ли так делать? Очевидно, что нельзя. Это понимаю даже я, не очень сведущий в онкологии человек», – высказалась представительница ФОМС. По ее словам, возможное объяснение такой ситуации: либо использовались анализы, полученные врачами из других источников и представленные пациентами, либо их делали платно, что странно при наличии возможности делать это бесплатно за счет средств ОМС. Такие нестыковки в федеральном фонде видят и намерены работать с территориальными фондами и органами исполнительной власти на местах, чтобы их устранить.
В проведении гистологических исследований с целью выявления онкологических заболеваний и подбора таргетной терапии исполнение в среднем по стране составило лишь 21% – при плане 5,9 тыс. проведено чуть более 1,2 тыс. исследований. «Очень сомнительные результаты. Либо действительно не направляют на гистологию, и тогда не знаю, как выставляются диагнозы», – вновь выразила недоумение эксперт.
Тем не менее в ряде субъектов (Еврейская автономная область, Забайкальский и Хабаровский края, Смоленская область и др.) эта работа выполняется довольно ритмично. Отстающими пообещали заниматься. Схемы лекарственной терапии и кратность госпитализации – движение вверх Анализ использования схем лекарственной терапии показал «абсолютное движение вверх»: в круглосуточном стационаре в этом году использовалось 458, в дневном – 611 схем. Если в прошлом онкологи отстаивали право лечить своих больных с применением пары привычных схем, то сейчас в ФОМС отмечают их безусловное разнообразие в практике. «Это не разнообразие ради разнообразия, это возможность, предусмотренная в том числе клиническими рекомендациями, стандартами оказания медицинской помощи. И нас радует, что это вошло в практику», – отметила Ольга Царева.
Кратность госпитализации пациентов в стационарных условиях тоже показывает рост. При целевом показателе 2020 г. 5,5–6 курсов на одного пациента фактическая цифра составила за девять месяцев 4,59 (рост 6,3%) против 4,32 за аналогичный период 2019 г. При этом отдельные субъекты практически перевыполнили свои планы, например, Приморский край с показателем 6,57 (+42,5%), Ямало-Ненецкий АО – 5,99 (+2%). Показатели настолько хороши, что даже вызывают сомнения. Ольга Царева обратилась к специалистам с вопросом, насколько корректны эти данные и действительно ли они должны набираться с такой скоростью, поскольку она опасается «каких-то не очень правильных вещей».
Явно провальных субъектов в кратности госпитализации нет, минимальные показатели отмечены в Орловской (3,38) и Курганской (3,25) областях, у которых, впрочем, есть время до конца года подобраться к плановой цифре.
Лучевая терапия «провисает» Несмотря на то что чуть ли не в каждом субъекте открываются центры лучевой терапии, назначение данного вида лечения немного «провисает». Объяснить, с чем это связано, аналитики пока не могут: «Не то потребность в этом виде лечения не настолько велика, как представлялось ранее, не то объективная ситуация не позволяет направлять средства на лучевую терапию».
На конформную лучевую терапию в условиях круглосуточного и дневного стационаров в 2020 г. Было направлено 10 600 млн руб., предоставлено за девять месяцев 7 950 млн руб. Использовано 3 153 млн руб. (39,7%) на оказание 12 711 случаев лечения при средней стоимости каждого 248,1 тыс. руб.
В расходовании субвенции на лучевую терапию в лидеры вышли Ленинградская область, Санкт-Петербург, Москва, Новгородская область, в отстающих – республики Тыва, Саха (Якутия), Камчатский край, Амурская и Еврейская автономная области. Как сказала Ольга Царева, они и сами не проводят лучевую терапию, и не направляют пациентов в другие регионы. «Возможно, но сомнительно, что все пациенты не нуждаются в этом виде помощи. Поэтому кураторам названных субъектов следует обратить на это внимание, узнать, с чем связана причина ненаправления в другие регионы для проведения подобного лечения. Оно в системе ОМС вполне доступно, и проблем здесь мы никаких не видим».
Выявляемость ухудшилась
Показатели количества пролеченных пациентов при оказании медицинской помощи в условиях круглосуточного и дневного стационаров говорят о том, что выявляемость онкологических заболеваний ухудшилась по сравнению с аналогичным периодом прошлого года. Явление объясняется отчасти приостановкой процессов профилактических осмотров и диспансеризации, что вызвало в том числе несвоевременное выявление онкозаболеваний. Лечение ЗНО на III–IV стадиях составляет более 50% в 24 субъектах РФ, а в среднем по России – 46,8%. «Будем над этим работать в следующем году, когда, полагаю, ковид все-таки отступит», – пообещала Ольга Царева.
В онкогематологии растет использование средств
Показатели оказания медицинской помощи пациентам с онкогематологическими заболеваниями свидетельствуют, что случаев лечения в этом году стало меньше – 166 831 против 169 309 за тот же период 2019 г. При этом на 7% вырос показатель использования средств, на 8,6% – средней стоимости лечения. «Я надеюсь, что мы справимся со всеми невзгодами и наши онкологические больные страдать не будут», – выразила надежду специалист.
Расширить возможности применения химиопрепаратов
Ольга Царева напомнила участникам конгресса о готовящихся структурных изменениях в химиотерапии. Они обусловлены обновленными клиническими рекомендациями, которые уже приняты, одобрены и учтены в стандартах оказания медицинской помощи. С 2021 г. планируется переход к несколько иным способам оплаты химиотерапевтического лечения, чтобы снизить маржинальность этих препаратов. Такие предложения исходят в том числе от медицинского сообщества, напомнила она.
К стоимости препарата не будут применяться дополнительные повышающие коэффициенты, а высвободившиеся за счет этого ресурсы будут направляться на те же цели. Это, как полагают в ФОМС, позволит в определенной степени расширить возможности применения химиопрепаратов, назначать нужные, в том числе и дорогостоящие, позиции. Все эти документы будут доведены до субъектов РФ, где смогут начать формировать свои программы в соответствии с новшествами, которые закладываются на следующий год.





